Enfermedad de Alzheimer
La Enfermedad de Alzheimer (EA), definida como un trastorno neurocognitivo progresivo e irreversible, se caracteriza por la pérdida de la memoria, de la percepción y del sentido de la orientación. Se produce habitualmente en la edad senil y se suele diagnosticar cuando la capacidad del paciente para desenvolverse en sus actividades cotidianas se ve alterada más allá de lo que podría ser considerado un envejecimiento normal.
Dicha patología, descrita en 1901 por el psiquiatra y neurólogo alemán Alois Alzheimer, ha sido considerada como una de las principales causas de discapacidad y dependencia entre las personas mayores, siendo la edad avanzada el principal factor de riesgo. En la actualidad es la forma más común de demencia senil.
¿Conoces alguna persona diagnosticada con Enfermedad de Alzheimer?

En 2019 me enteré por la prensa española del caso de Guillermina Freniche, paciente de 78 años diagnosticada con EA a quien por orden de un juez y en contra del deseo de sus hijos, se le instauró una sonda para alimentación enteral, la paciente fallece 14 días después tal y como lo relata el diario El País de España «con la sonda puesta».
La situación descrita me lleva a pensar que la iniciación, mantención y suspensión de Nutrición e Hidratación Artificial (NHA) en pacientes con enfermedad de Alzheimer en etapas avanzadas, requiere de fundamentos bioéticos que orienten la toma de decisiones y que nos permitan conjugar los deberes de preservar la vida y dejar morir.
En la foto tomada del Diario el País de España se puede ver a Guillermina Freniche, la protagonista de la noticia que inspiró mi trabajo de grado para optar al título de Magíster en Bioética. Desde la Pontificia Universidad Católica de Chile y en compañía de la Doctora Paulina Taboada realizamos una revisión que ponemos a disposición de ustedes y que esperamos pueda servir como material de consulta cuando por alguna u otra circunstancia nos enfrentemos a un paciente diagnosticado con EA.
Etapas de la Enfermedad y su impacto en el cuidado nutricional
En función de los síntomas habituales, cognitivos y funcionales, la evolución típica de la EA se divide en sucesivas etapas. Su progresión puede ser valorada mediante escalas como la Global Deterioration Scale (GDS), desarrollada por el neurólogo americano Barry Reisberg y publicada en los años 80, la cual hace referencia al progresivo deterioro global, contemplando 7 fases que van desde la normalidad (GDS1) a la etapa más grave (GDS7). Dicha escala, describen la evolución natural de la enfermedad y permiten comprender los cuidados necesarios en cada etapa.
A continuación, y tomando como referencia la escala GDS, se presenta un breve resumen del grado de compromiso de la alimentación que experimenta el paciente con EA en cada una de las etapas de la enfermedad.
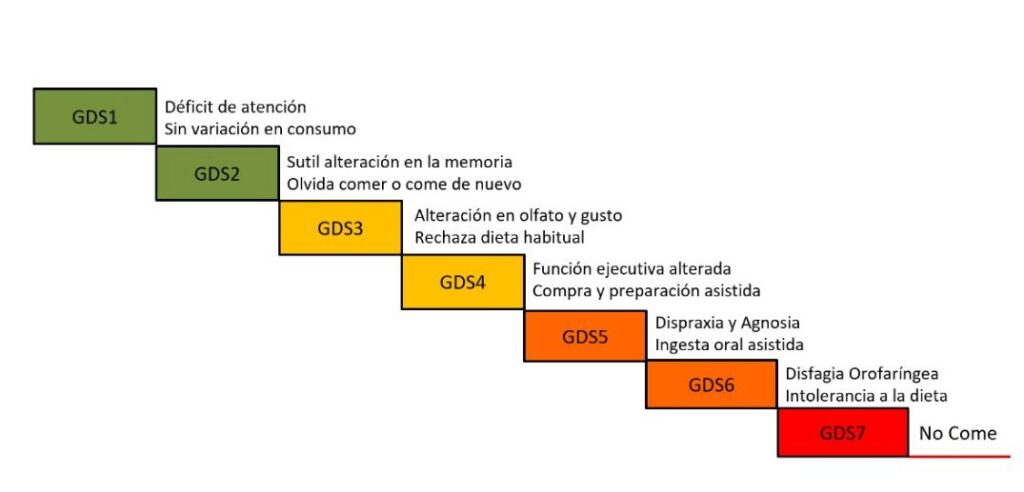
Los estadios tempranos e intermedios (GDS1 – GDS4) se caracterizan inicialmente por una leve alteración en el consumo asociado a déficit de atención, que luego se acompaña de variación en los sentidos de olfato y gusto, ocasionando rechazo por preparaciones de consumo habitual. Posteriormente, la alteración de las funciones ejecutivas conlleva a la pérdida de autonomía relacionada con la selección, compra y preparación de alimentos, lo que puede asociarse con disminución en la ingesta y pérdida de peso.
El trabajo compartido está centrado en las etapas avanzadas de la enfermedad (GDS5 – GDS6), que comienzan con la presencia de dispraxia (pérdida de la capacidad de comer por alteración de la coordinación), agnosia (pérdida de la capacidad de reconocer los objetos o para qué se usan) y de alteraciones del comportamiento, trayendo como consecuencia la pérdida de la capacidad para alimentarse autónomamente y la necesidad de una ingesta oral asistida.
Sin embargo, es a partir de la etapa GDS6, donde suele haber un manifiesto compromiso en la alimentación e hidratación, secundario a la pérdida de autonomía y a condiciones fisiológicas como la disfagia orofaríngea (DO), lo que ocasiona la progresiva incapacidad para ingerir alimentos, que se acompaña de signos de alteración en el estado nutricional.
Por su parte, la etapa GDS7 corresponde a la fase final de la enfermedad, en la que existe cierto consenso en que es el confort del paciente que no come lo que debe ser considerado como prioritario, buscando asegurar la calidad de vida y su bienestar.
En consecuencia, durante las etapas avanzadas de la enfermedad (GDS5 – GDS6), habrá por lo menos un momento en que surja el suministro de NHA como opción para compensar la dieta subóptima del paciente y evitar el deterioro nutricional. En ese momento, la decisión no depende tan sólo de consideraciones clínicas, sino que necesita apoyarse también en argumentos éticos, que permitan que su racionalidad sea comprendida y asumida por equipo de salud, cuidadores e incluso jueces.
Algoritmo de Adecuación Terapéutica
Esta algoritmo propuesto puede extrapolarse a grupos poblacionales cuya condición de vulnerabilidad sea similar a la que caracteriza al paciente con EA en etapas avanzadas en quienes la valoración del uso de Nutrición e Hidratación Artificial debe estar provisto de un discernimiento ético que incluya las variables clínicas relevantes, los principios éticos involucrados y la intencionalidad del agente, lo que nos permite alcanzar un juicio prudencial individualizado.
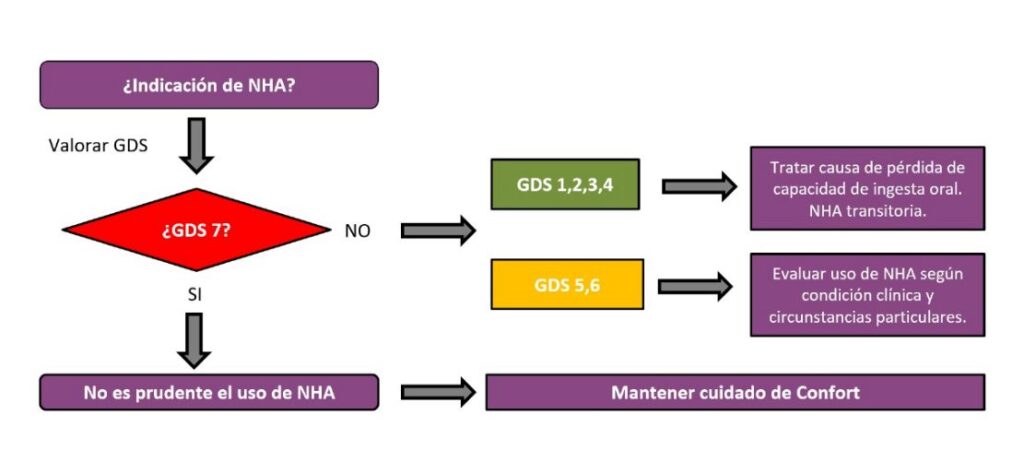
Señala que durante las etapas iniciales (GDS1- GDS4), la mantención de una adecuada nutrición e hidratación natural (vía oral) suele ser el objetivo. Sin embargo, cuando la ingesta oral no es adecuada, y pudiendo recuperarse en el corto plazo, en caso de ser necesario puede recurrirse al uso transitorio de NHA, priorizando el suministro de suplementos vía oral, seguido de la nutrición enteral y como opción final la nutrición parenteral.
Dicha recomendación se fundamenta en una pérdida transitoria de la capacidad de ingesta oral. Efectivamente, habrá casos en que el suministro de NHA sea considerada como una medida proporcional, cuyo objetivo va orientado a un bien superior, a saber, mantener al paciente con vida. En este contexto, habrá una obligación moral de iniciarla y mantenerla hasta lograr su recuperación clínica y restaurar la alimentación natural.
Mayor complejidad revisten las decisiones sobre el uso de NHA en etapas avanzadas de la enfermedad (GDS5 y GDS6). Por tanto, nuestro propósito es ofrecer orientaciones éticas precisamente en ese difícil contexto. La revisión realizada permite proponer tres principios éticos que cobran particular relevancia para fundamentar dichas decisiones: 1. el respeto por la vida y la dignidad intrínseca del paciente, 2. el reconocimiento de su condición de vulnerabilidad, y 3. la proporcionalidad terapéutica, lo que implica entender el cuidado nutricional como un proceso continuo, donde se pondere de manera adecuada los medios empleados, frente al fin perseguido, conjugando simultáneamente los deberes de preservar la vida y dejar morir.
En dichas etapas suele haber un manifiesto compromiso nutricional, asociado a condiciones fisiológicas que imposibilitan la alimentación natural, En este contexto, la nutrición va más allá de satisfacer una necesidad básica, teniendo que ver con el significado simbólico de la alimentación, como manifestación del cuidado solidario a una persona vulnerable. Ello resulta ser especialmente importante al final de la vida, pues representa un modo concreto de manifestar el cuidado y la preocupación por un ser humano dependiente. Es debido a ello que los fundamentos éticos propuestos cobran aquí especial relevancia.
Basado en lo descrito, antes de decidir iniciar, mantener o suspender el uso de NHA en pacientes con EA en etapas avanzadas, debe evaluarse su condición clínica y circunstancias particulares, reconociendo el tipo de tratamiento al que corresponde (proporcionado/desproporcionado) e identificando si hay un equilibrio entre el beneficio que se espera obtener con éste y los riesgos, molestias y efectos secundarios que dicha medida le ocasionará (ordinario/extraordinario).
Debe tenerse en cuenta, tal como sostiene la Declaración de Cartagena, que el cuidado nutricional es parte de un proceso y, por tanto, requiere de la constante ponderación del riesgo beneficio y de la evaluación permanente del aquí y el ahora de cada paciente. Es así como, una medida puede ser proporcionada y, por tanto, prudente de adoptar en un determinado momento, mientras que más adelante puede convertirse en desproporcionada y su instauración o mantención como imprudente (obstinación terapéutica).
De esta manera, el uso de NHA será éticamente obligatorio en la medida en que proporcione al paciente individual más beneficios que cargas, tomando en cuenta el contexto clínico concreto. Sin embargo, es preciso recordar que, en la evaluación moral de una decisión particular, la intencionalidad subjetiva del agente y el juicio prudencial individualizado revisten gran importancia. Así, por ejemplo, si se dejara de ofrecer NHA a pacientes con EA en etapas avanzadas con la intención de adelantar la muerte del paciente, ese acto correspondería a una eutanasia pasiva.
En cambio, si la NHA fuera considerada como medida desproporcionada, no habría obligación moral de iniciarla o mantenerla. En efecto, su no iniciación o suspensión corresponde a la aceptación de la finitud humana. Cabe recordar que la justificación moral que es correcta para no comenzar un tratamiento es también suficiente para suspenderlo.
En cualquier caso, la decisión respecto a la iniciación, mantención o suspensión de NHA, deberá ser el resultado de una conversación entre el médico tratante y el cuidador o representante legal, recomendándose que en caso de persistir la duda frente al tratamiento se eleve la consulta al comité de ética asistencial.
El contexto suele ser diferente en la etapa final de la EA (GDS7), donde el reconocimiento de la finitud humana implica admitir que no es prudente el uso de NHA en el paciente que no come. Por tanto, su iniciación o mantención corresponde a un tratamiento desproporcionado, que sólo prolongará el proceso irreversible del morir. En esta etapa, la ausencia de nutrición no sería lo que origina la muerte del paciente, sino que la progresión natural de la enfermedad de base actuaría como causa determinante del deceso.
Cabe mencionar que tanto en etapas avanzadas (GDS5, GDS6), como en la etapa final (GDS7), el cuidado nutricional no implica tan solo el suministro de NHA. De hecho, si después de una evaluación cuidadosa, dicha medida llegara a considerarse desproporcionada, los mismos fundamentos éticos que guiaron la toma de decisiones respecto a su no instauración o suspensión, deben guiar la implementación de otro tipo de medidas orientadas a garantizar el confort del paciente y a evitar el abandono terapéutico, pudiendo mantenerse la hidratación oral o subcutánea, como parte de las medidas paliativas. Es el momento en el que lo más adecuado son acciones compasivas, tales como humedecer los labios del paciente.
Quedan cordialmente invitados descargar y leer el artículo completo: Nutrición e Hidratación Artificial en pacientes con Enfermedad de Alzheimer. Consideraciones Bioéticas


0 comentarios